Kompetenzzentrum Hernienchirurgie
Im Kompetenzzentrum Hernienchirurgie behandelt das Team der Allgemein. und Viszeralchirurgie alle Formen von sogenannten Bauchwandbrüchen (Hernien). Dabei kommen je nach Beschaffenheit der Hernie gängige laparoskopische (minimal-invasive) wie auch konventionelle (offene) Operationen zur Anwendung.
Jede Hernien-Operation hat dabei das Ziel, den Bruchinhalt in die Bauchhöhle zurück zu verlagern, die Bruchpforte zu verschließen und die Bauchwand so zu verstärken, dass sie dem Bauchinnendruck widerstehen kann. In der Regel ist dafür zusätzlich die Implantation eines nicht-resorbierbareren Netzes empfohlen.
Das differenziertere Herangehen für jeden einzelnen Patienten erlaubt eine „maßgeschneiderte“ Chirurgie (= tailored surgery). Je nach Vorerkrankungen, Risikofaktoren, Beschaffenheit und Größe der Hernie wird das geeignete Verfahren empfohlen. Dieses ermöglicht die für die Patient:innen mit dem geringstem Risiko belastete Versorgung für eine optimale Wiederherstellung der Bauchdecke. So soll in allen Situationen des täglichen Lebens der maximale Komfort erzielt werden.
In unseren Sprechstunden werden Patientinnen und Patienten dazu von erfahrenen Ärzt:innen vor einer Operation untersucht und beraten.
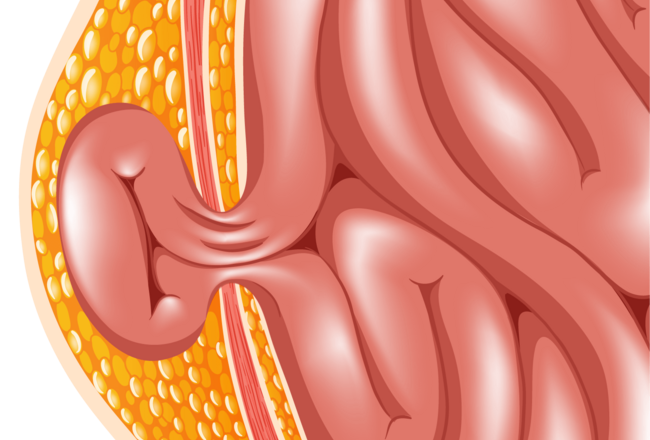
Hernien werden umgangssprachlich auch "Bruch” oder “Weichteilbruch” genannt. Bei einem „Bruch“, der an Nabel, Leiste (am häufigsten), Narben, Zwerchfell und Stoma auftreten kann, treten Organe und Bauchfell durch eine Lücke in den tragenden Bauchwandschichten aus der Bauchhöhle aus. Es entsteht dann eine sackartige Ausstülpung, der sogenannte Bruchsack, der sich wie ein gefüllter Luftballon ausdehnen kann und Teile des Bauchfells, Fettanteile und oft auch innerer Organe wie Darm enthalten kann.
Die Ursachen sind vielfältig. Oft haben sie jedoch erschlafftes, instabiles oder vorgeschädigtes Bindegewebe der Bauchwand oder auch starke körperliche Belastungen zur Ursache.
Es können Schwellungen auftreten, die zunächst keine oder nie Schmerzen machen. Diese treten dann an den typischen Stellen wie Nabel, Leiste oder Narben auf.
Zusätzlich können hier Beschwerden, sogenannte Symptome auftreten.
Beispiele hierfür sind: Schmerzen, Brennen, Ziehen, Druckgefühl (im Bauch-/Brustraum), Berührungsempfindlichkeit, Fremdkörpergefühl, Verdauungsbeschwerden, Übelkeit, Erbrechen
Insbesondere Übelkeit und Erbrechen sind in Zusammenhang mit einer (schmerzhaften) nicht zurückschiebbaren Schwellung ein Alarmsignal.
In diesem Fall besteht eine Einklemmung und es handelt sich um einen Notfall. Da es bei einer Beteiligung von Darmanteilen zu einem Absterben von Darm mit der Gefahr einer lebensbedrohlichen Bauchfellentzündung kommen könnte, ist hier eine sofortige Vorstellung in der nächsten chirurgischen Klinik empfohlen
Nicht jede Notfallvorstellung in der Ambulanz hat dann gleich eine Operation zur Folge.
Aufgrund von unterschiedlichen Risiken während eines Notfalleingriffes muss genau festgelegt werden, ob es sich hier auch um eine OP-Indikation handelt, die keinen Aufschub mehr gewährt oder ob man eine Operation für einen Tag plant.
Brüche, wie auch der Leistenbruch, werden häufig bei Untersuchungen klinisch - das heißt: sehen und anfassen - durch den Hausarzt oder im Falle des Leistenbruches durch den Urologen diagnostiziert. Aber ebenso häufig suchen auch Patient:innen mit Leistenbeschwerden oder unklaren Schwellungen unsere Klinik auf. In der Regel sollte man bei Unsicherheiten zunächst den Arzt des Vertrauens konsultieren.
Je nach Befund und Vorerkrankungen müssen aber auch andere Ursachen für Schmerzen, wie zum Beispiel frauenärztliche Ursachen, Darmbeschwerden und insbesondere orthopädische Ursachen gut von einem bestehenden Bruch abgegrenzt werden. Es ist wichtig, die richtige Ursache zu den Beschwerden zu finden und zu behandeln.
Brüche kann man im Allgemeinen, insbesondere kleine Brüche, sehr gut im Ultraschall erkennen. Der Vorteil hier ist, dass der Patient durch Pressen oder Lageänderung den Bruch provozieren kann, und die Untersuchung schmerzlos und ohne große Aufwand durchführbar ist.
Nur selten sind weitere Untersuchungen wie eine Schnittbildgebung (CT, MRT) notwendig. Bei sehr großen Brüchen oder komplizierten Fällen mit Voroperationen ist dies jedoch zum Ausmessen und Planung vor einer Operation relevant.
In unserer Klinik sehen wir alle elektiven Patient:innen vor einer Operation in einer der Herniensprechstunden.
Notfälle werden zeitnah alle durch eine der Oberärzt:nnen oder erfahrene Facharzt:innen beraten. Die Planung der Behandlung erfolgt in Abstimmung mit den Patient:innen.
Der Bruch ist so alt wie der aufrechte Gang der Menschheit. Ein vergleichsweise junge Geschichte der Chirurgie ist jedoch die Operation und Rekonstruktion der Anatomie der Bauchdecke. Ab Mitte des 19. Jahrhunderts sind für Patienten nach der OP normale Tätigkeiten sowie schweres Heben wieder wie gewohnt möglich. Bis dahin kamen zum Beispiel häufig Bruchbänder zum Einsatz. Sie sollten vermeiden, dass der Bruchsack mitsamt Inhalt austritt. Bruchbänder sieht man heute eher selten.
Häufig kann man bis zu einer möglichen Operation eine gewisse Zeit abwarten. Das ist abhängig von den Beschwerden, dem Leidensdruck sowie den Belastungen, denen die Patient:innen ausgesetzt sind. Größe und Inhalt der Hernie spielen hier außerdem eine entscheidende Rolle.
Die Operation des Leistenbruchs ist eine sehr häufige Operation und in der Regel komplikationslos.
Hierfür bieten sowohl laparoskopische Verfahren (TEP/TAPP) als auch offene Verfahren (Shouldice, Lichtenstein, McVay, TIPP) mit einem kleinen Hautschnitt in der Leiste an. Auch hier erfolgt die Festlegung der geeignetsten Operationsmethode gemeinsam mit den Patient:innen je nach Art des Bruches und Voroperationen bzw. -erkrankungen.
Es gibt einfache Nahttechniken, die offen angewendet werden, offene Netzverfahren und minimalinvasive Techniken. Um einen erneuten Bruch an selber Stelle zu vermeiden, haben sich inzwischen Operationsmethoden mit Einbringen eines nicht resorbierbareren Netzes bewährt. Durch die physikalische Verstärkung der Bauchdecke wird die Wahrscheinlichkeit des Wiederauftretens (das sogenannte Rezidivrisiko) deutlich vermindert.
Viele Brüche können heute auch laparoskopisch versorgt werden. Dabei entscheidet die Art der Hernie und die Konstitution der Patient:innen die Versorgungsmethode (=tailored surgery)
Zertifizierung
Wir sind als „Kompetenzzentrum für Hernienchirurgie“ von der Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie (DGAV) anerkannt. 2022 wurde das Kompetenzzentrum erfolgreich rezertifiziert.
Für eine Zertifizierung sind neben Mindestzahlen (wir versorgen über 500 Hernien pro Jahr) und Einschränkung der zugelassenen Operateure auch das Einhalten standardisierter Verfahren und das Eintragen der Patientendaten in das Register von HERNIAMED verpflichtend. Mit dieser Datenbank ist es möglich, künftige Verfahren oder Verfahrensänderung groß angelegter Studien zu unterstützen und Patient:innen davon zeitnah profitieren zu lassen.
Es werden hierfür z.B. alle relevanten Voroperationen und Risikoerkrankungen, das Operationsverfahren, verwendete Netze und Komplikationen eingetragen.
Daneben ist für das Hernienzentrum auch eine sonografische Expertise mit DEGUM-Zertifikat erforderlich, die in der Allgemein- und Viszeralchirurgie des CKU gleich zweifach vorliegt. Damit unterziehen wir uns permanent einer Qualitätsüberprüfung.
Ein Follow up der Patient:innen wird zudem nach einem, fünf und zehn Jahren durchgeführt.
Zusätzlich sind für die Operateur:innen ergänzend zu den üblichen Fortbildungen spezielle Weiterbildungen sowie OP-Workshops verpflichtend. Komplizierte Operationen sind in der Klinik für Allgemein- und Viszeralchirurgie eigens ausgebildeten Operateuren mit Expertise vorbehalten.
Durch die Sprechstunden gewährleistet das Team bezüglich der Anamnese, Untersuchung, Sonografie und Planung der Operation eine für und mit dem Patienten zugeschnittene Planung einer Hernienoperation.
Kontaktinformationen

Kontakt Chirurgie
Cornelia Schumacher
T: 0 23 03 / 100 - 16 50
F: 0 23 03 / 100 - 17 99
Hernien-Sprechstunde
Di + Do 08.30 - 14.00 Uhr
Terminvereinbarung
über das Zentrale Patientenmanagement (ZPM)
Debora Iacoboni-Lupisella, Sandra Röling, Katrin Kleemann
T: 0 23 03 / 100 - 17 00
F: 0 23 03 / 100 - 17 96
Öffnungszeiten
Mo - Fr 7.30 - 15.30 Uhr
So finden Sie uns
Christliches Klinikum Unna | MITTE
Obere Husemannstraße 2
59423 Unna